
本ガイドラインは、離床を行う際に必要な知識・技術について、本会における教育指針を示したものである。知識・技術レベルについて、チェックシステムを用いて評価できるようになっており、現在のレベル、学習の効果判定に役立てることができる。各施設における人材育成・教育場面でも、活用することができる。
こんな場合に活用しよう
自分のレベルを確認したい

認定試験対策に使いたい

スタッフ教育を行いたい
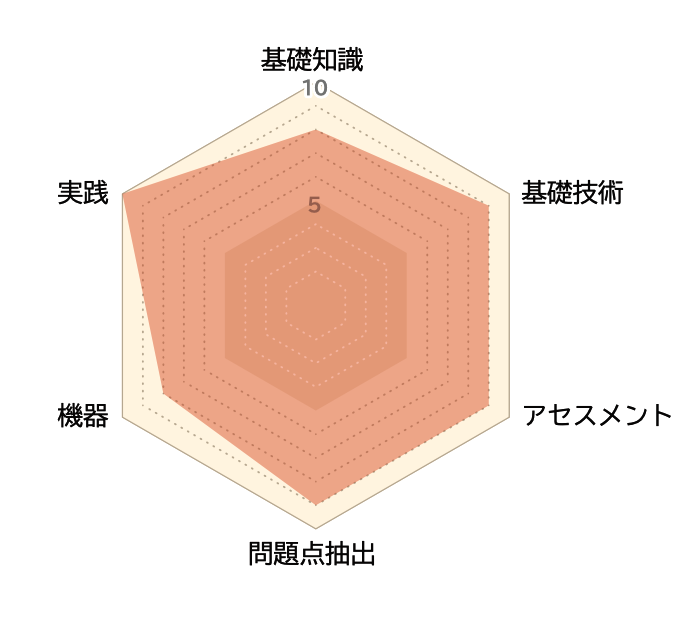
離床を行う上で、不足している知識・技術を、分野別に洗い出すことができる。現状のレベルを確認するだけでなく、学習の前後で比較することにより効果判定をすることもできる。
学会認定資格である、離床アドバイザー・インストラクターの受験をする場合に、学習目標を明確に知ることができる。採点の結果、不得意とされた分野の学習をすることで、対策を行うことができる。
職種や経験年数の違いにかかわらず、そのスタッフの知識・技術レベルを可視化することで、効率的な人材育成を実現することができる。指導者が付くことで、新人や学生の指導にも役立てることができる。
教育講座・テキストと併せた効率的な学習を実現
ガイドラインに示されたチェック項目について学習する場合、受講すべき教育講座やテキストの該当箇所が示されている。学会独自の包括的な教育システムを活用し、学習に役立てていただきたい。


ガイドライン制定の目的
本ガイドライン制定の目的は、離床に関わる際に必要な知識・技術について、当学会における教育指針を明確化し、臨床における教育の円滑化と、離床を適切に遂行できる人材の育成を図ることである。

ガイドラインの対象
本ガイドラインは、医師・看護師・理学療法士・作業療法士・言語聴覚士・薬剤師・栄養士・介護福祉士など、離床にかかわるすべてのメディカルスタッフ、及び学生を対象とする。また、本ガイドラインの対象は急性期のスタッフだけではない。離床は、急性期だけではなく、回復期から在宅に至るまで、幅広く必要なコンセプトである。本ガイドラインの対象は、全ての病期のメディカルスタッフである。

ガイドラインの使い方
1 ガイドライン全体の流れ
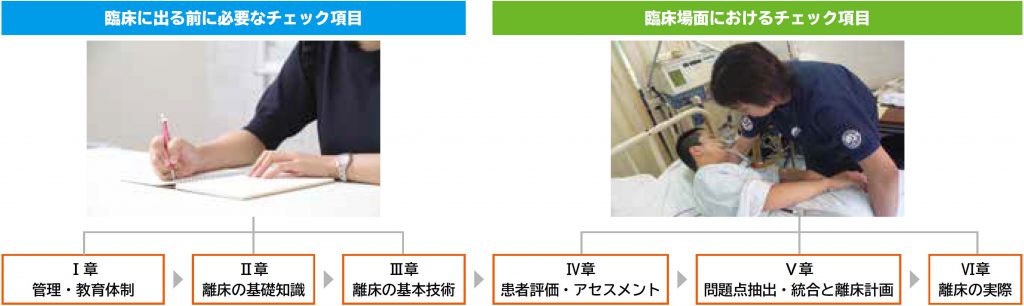
本ガイドラインは、6章で構成されており、チェックリスト方式で理解・習得の度合いを測ることができる。Ⅰ章からⅢ章までは、臨床現場に出る前に準備として必要な知識・技術に関するチェック項目により構成されている。Ⅳ章からⅥ章では、実際の臨床場面で必要となる知識・技術に関するチェック項目により構成されている。
2 学習目的と章の構成
本ガイドラインは、臨床で達成したい目的別に活用できるよう構成されている。

3 学習範囲
本ガイドラインは、対象者の臨床レベルに応じて、教育範囲を分類している。学会認定資格である、離床インストラクター、離床アドバイザー、離床プレアドバイザー取得のための、筆記・実技試験の出題範囲も、このレベルにあわせて設定されている。

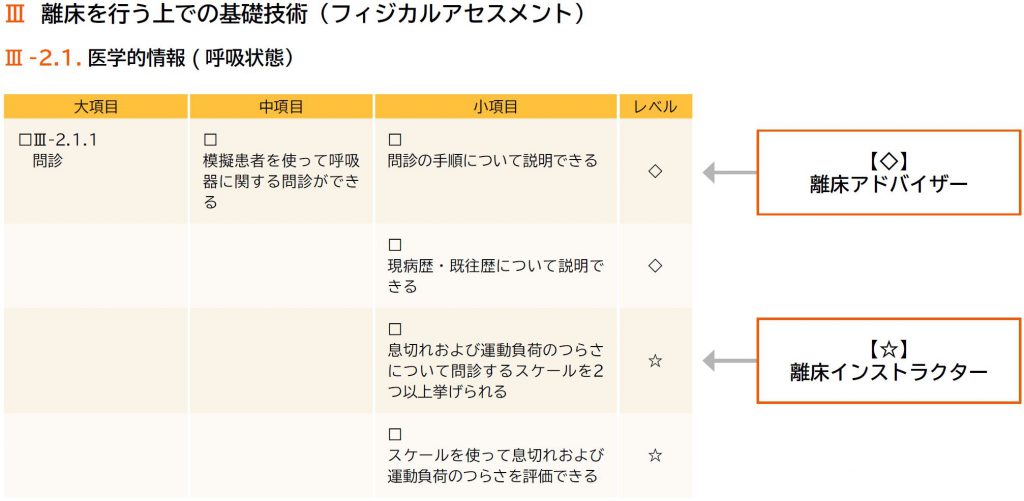


評価者
本ガイドラインは、学習成果を自ら評価できるだけでなく、指導者によるチェックを行うことで、より客観的な評価を実現することが可能である。


Ⅰ~Ⅲ章 管理教育体制・離床の基礎知識と技術 ~臨床現場に出る前の準備事項~
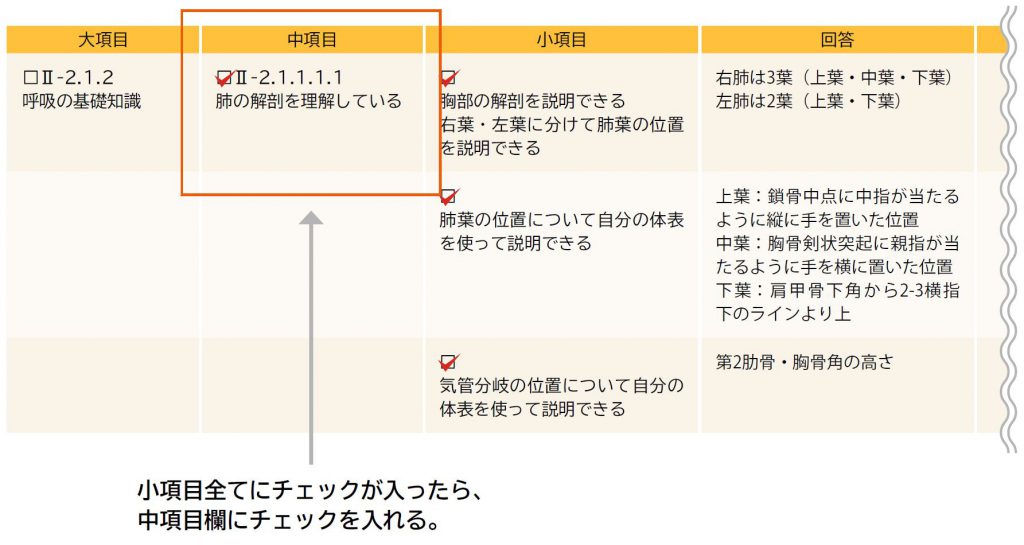
学習したい項目を大項目・中項目の中から選択し、小項目のチェックから始める。回答欄に記入し、テキスト等を参考にしながら答え合わせを行う。習得できたと判断できたら、小項目にチェックを入れる。小項目に全てチェックがついたら、中項目にチェックを入れていき、最終的には大項目全てにチェックが入れば学習完了となる。
● チェックの方法
1 学習項目の選択
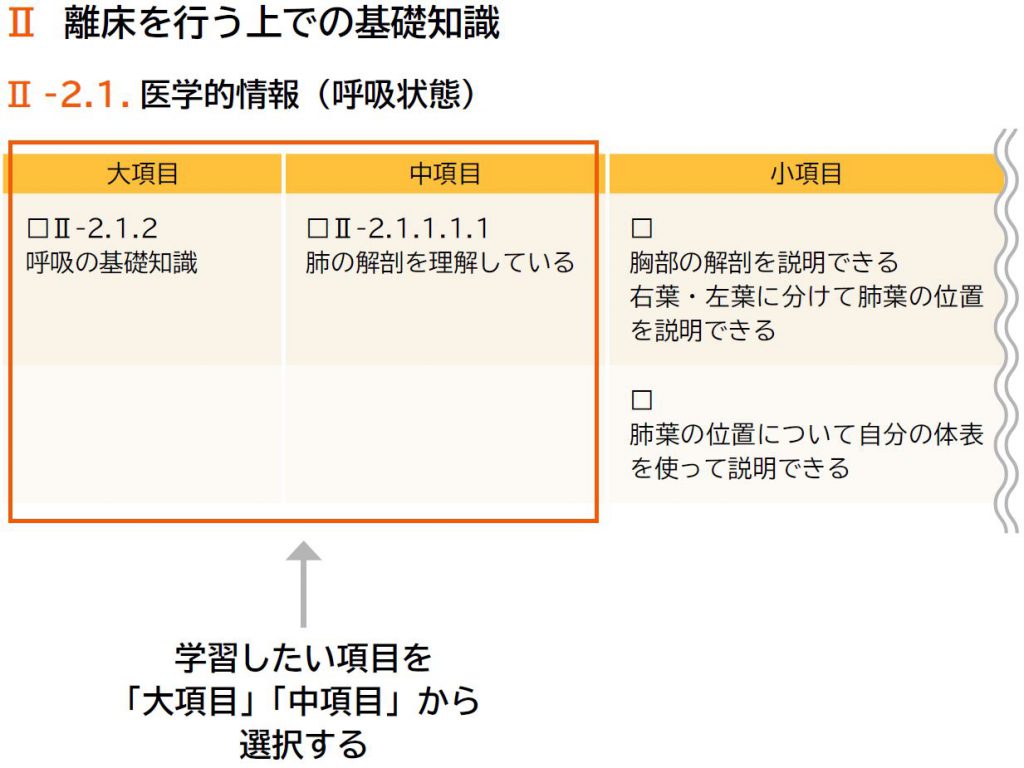
2 小項目のチェック

3 中項目のチェック
4 大項目のチェック

5 達成度のチェック

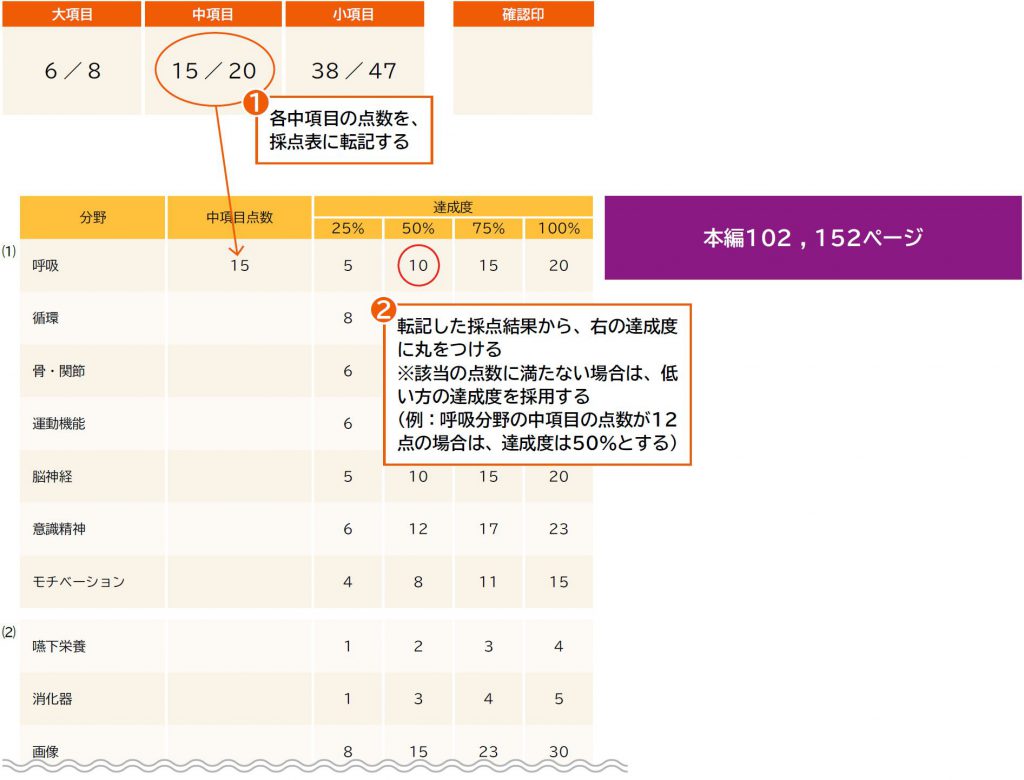
6 採点表・レーダーチャートの活用
離床の基礎知識・基礎技術のチェックを一通り終えたら、採点表とレーダーチャートを活用し、苦手分野の分析を行う。また、一定期間をおいて再評価することで、学習効果をみることができる。
❶ 各中項目の点数を、採点表に転記する
❷ 転記した採点結果から、右の達成度に丸をつける
❸ ❷でチェックした達成度とレーダーチャートに反映する
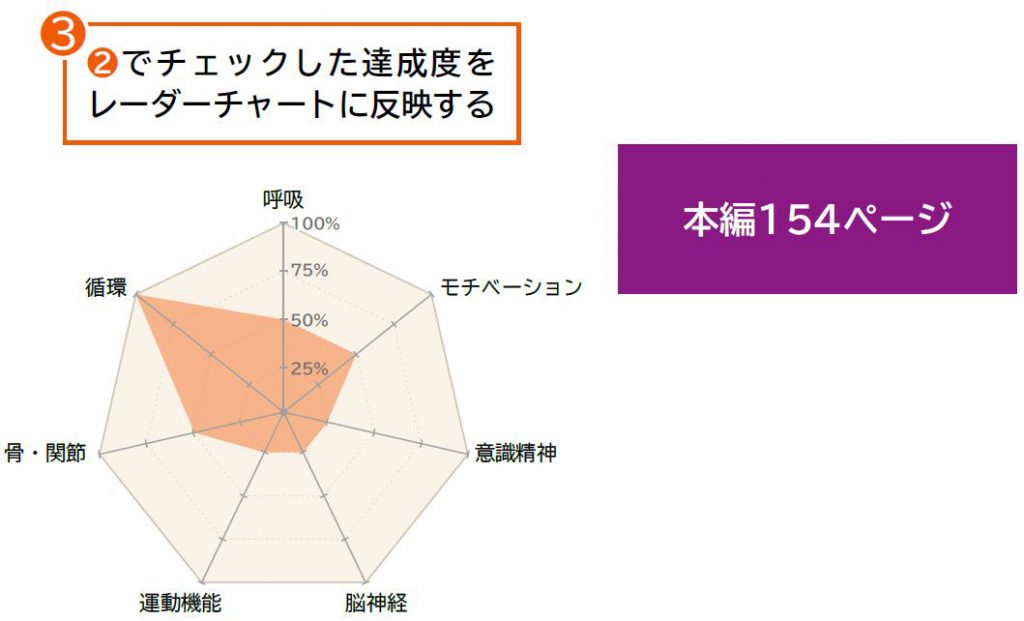
採点表・レーダーチャートのダウンロードはこちら
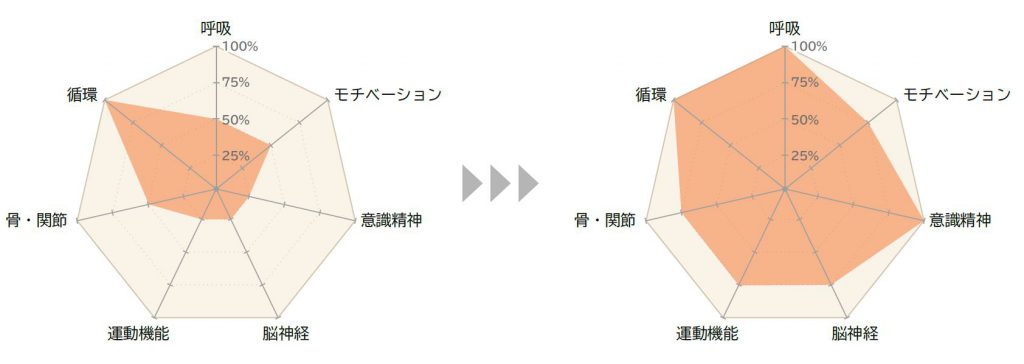
7 継続的な学習効果の検証
教育・学習の効果を確認するため、一定期間を空けて再評価する。達成項目数とレーダーチャートの変化から、継続的に学習すべき項目を洗い出し、さらなるステップアップを目指す。
Ⅳ章 実臨床での評価 問題点の抽出
Ⅳ章からは、実際の臨床場面を想定したチェックとなる。患者評価をもとにチェックを進め、単元ごとに問題点抽出シートへ問題点を挙げていく。
本章は、患者評価(本ガイドラインⅣ章掲載)で得られた各項目の問題点を併記し、各項目の問題点が適切に抽出されているか、問題点同士の連関について適切に考察できているかという点について、対象者のセルフチェックおよび、指導者からの指導用資料として活用できるよう構成されている。
臨床における看護ケアやリハビリテーション実施の際にも、カルテ情報や患者評価・検査データから、問題点を抽出・統合し、計画を立案実行するが、離床についても同様である。当然ながら、問題点を正確に抽出できなければ、安全かつ効果的な離床の計画・実施は困難となるため、重要な作業である。
● チェックの方法
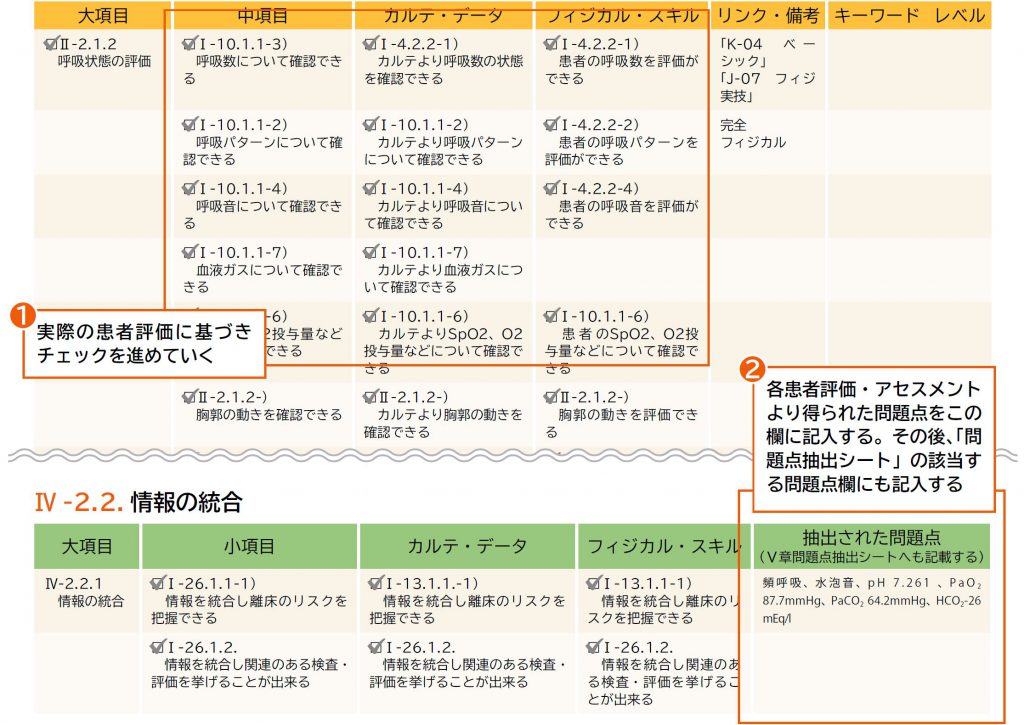
❶ 実際の患者評価に基づきチェックを進めていく
❷ 各患者評価・アセスメントより得られた問題点を、「問題点抽出シート」の該当する問題点欄にも記入する
❸ 各大項目の問題点の欄に、評価によって得られた情報から問題となる情報を記入する
❹ 問題点の統合を行うため、問題点統合シートに記入する
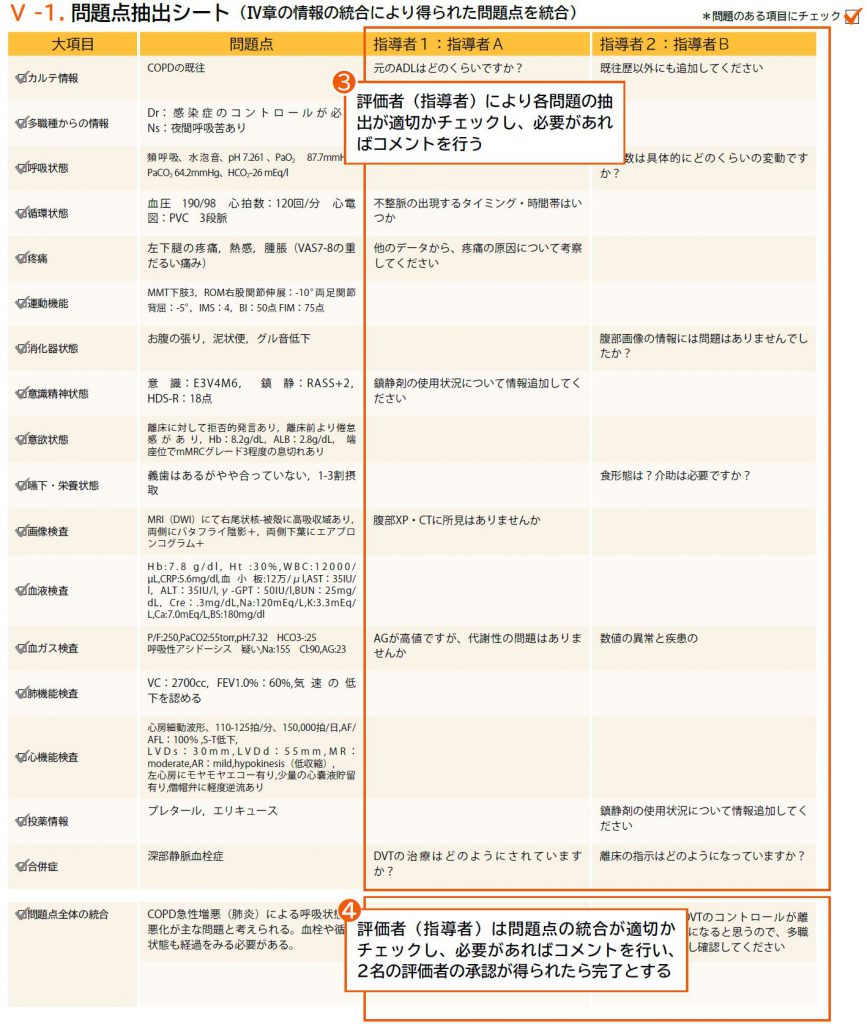
❺ 評価者(指導者)は各問題の抽出が適切かチェックし、必要があればコメントを記入する
❻ 評価者(指導者)は問題点の統合が適切かチェックし、必要があればコメントを記入する
※評価者は指導内容の偏りを避けるため、2名以上のチェックを受けることが望ましい。
❼ 指導者のフィードバックに基づきシートの修正を繰り返し、指導者2名の承認が確認できた時点で問題点抽出シートを完成とする
■ 記入における留意点
・問題点は得られた評価に基づき具体的・客観的に情報を記入する
・問題点統合は各問題点間のつながりを考察し統合する
・指導者は問題点が漏れなく抽出されているかチェックする
・指導者は2名のダブルチェック形式で行うことを推奨する
Ⅳ 患者評価とアセスメント
❶ 実際の患者評価に基づきチェックを進めていく
❷ 各患者評価・アセスメントより得られた問題点を、項目の最後にある問題点記入欄に記入する。
その後、本編189ページの「問題点抽出シート」の該当する問題点欄にも記入する。
Ⅴ 離床計画の立案と実行・達成度チェック
❶ Ⅳ章の評価によって得られた問題となる点を、このページに転記する
❷ 問題点の統合を行い、この欄に記入する


❸ 評価者(指導者)は各問題の抽出が適切かチェックし、必要があればコメントを記入する
❹ 評価者(指導者)は問題点の統合が適切かチェックし、必要があればコメントを行い、2名の評価者の承認が得られたら完了とする
※評価者は指導内容の偏りを避けるため、2名以上のチェックを受けることが望ましい。
問題点抽出シートのダウンロードはこちら
Ⅴ章 離床計画の立案とゴール設定
Ⅳ章にもとづいて得られた問題点を解決すべく、離床計画を立案する。離床計画は、離床レベル・ケア・リハビリ・処置の項目について行い、併せて、短期ゴールを設定する。各計画とゴール設定には、多職種の意見を反映する必要があるため、各専門家からの意見を収集することが重要となる。また、計画した離床やケアを実施することで、予測されるリスクについても事前に把握しておく必要がある。計画が作成できた後は、問題点抽出と同様に2名の指導者がチェックし、計画についてフィードバックを行うことを教育の観点から推奨する。指導を受けた後、再び離床計画を見直し、指導後の離床計画を立案するのが、本章の最終目標となる。
● チェックの方法
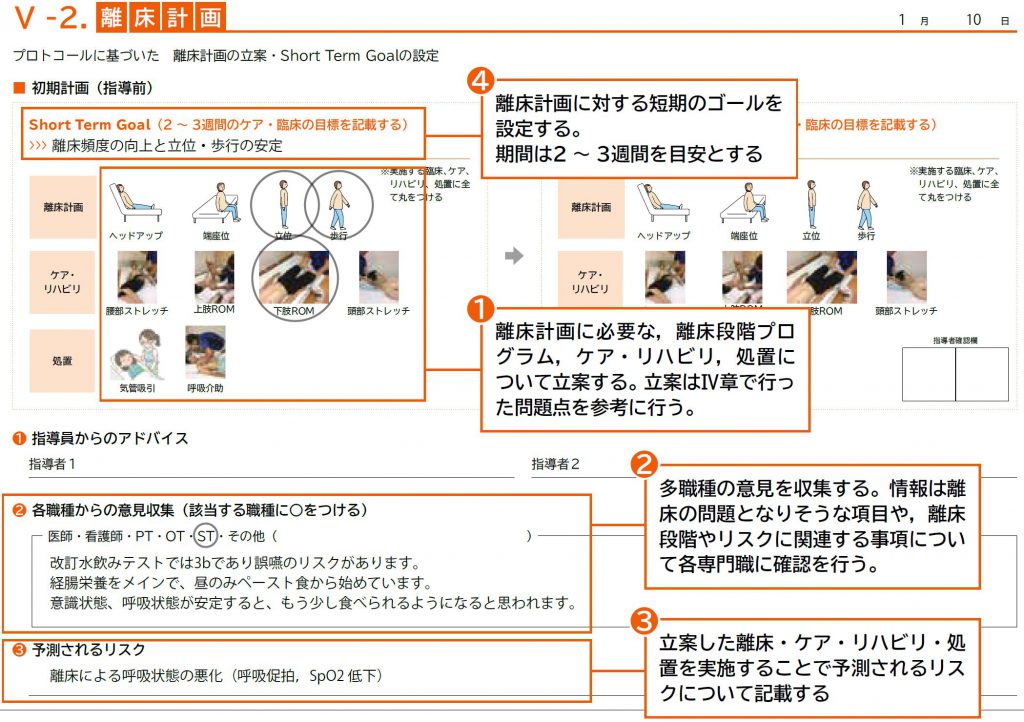
❶ 離床計画に必要な、離床段階プログラム・ケア・リハビリ・処置について立案する立案は、Ⅳ章で行った問題点を
参考に行う
❷ 多職種の意見を収集する。情報は、離床の問題となりそうな項目や、離床段階やリスクに関連する事項について、
各専門職に確認を行う
❸ 立案した離床・ケア・リハビリ・処置を実施することで、予測されるリスクについて記載する
❹ 離床計画に対する短期のゴールを設定する。短期の期間に設定については各施設により自由であるが、概ね2~3
週間を目安とする

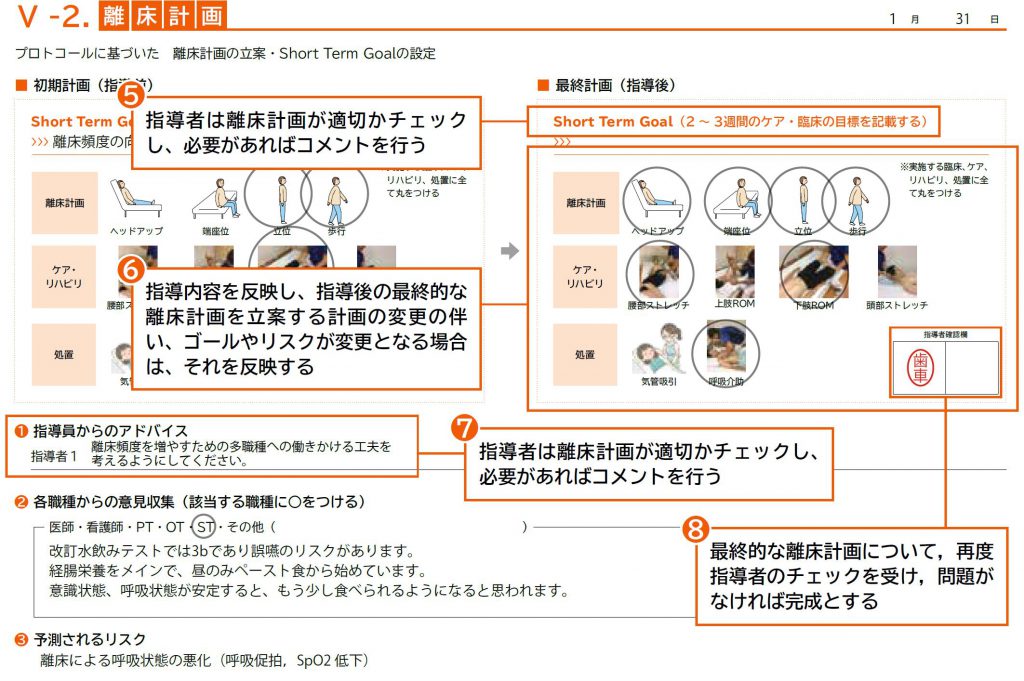
❺ 指導者は離床計画が適切かチェックし、必要があればコメントを行う
※ 評価者は指導内容の偏向を避けるため、2名以上のチェックを受けることが望ましい。
❻ 指導内容を反映し、指導後の最終的な離床計画を立案する。計画の変更の伴い、ゴールやリスクが変更となる場合
は、それを反映する
❼ 指導者は離床計画が適切かチェックし、必要があればコメントを行う
❽ 最終的な離床計画について、再度指導者のチェックを受け、問題がなければ完成とする
● 離床計画の記入方法

離床計画記入シートのダウンロードはこちら
● 離床プロトコルに基づく計画
近年、離床プロトコルを導入することにより、入院期間の短縮や自宅退院率の上昇などの効果が報告されている1-2)。急性期から回復期・在宅にかけて円滑に患者の離床が図れるよう、導入することが望ましい。プロトコルは、明らかに離床が困難な全身状態でない限り、離床をすすめることを前提としている。プロトコルにもとづく離床計画において実施する場合は、目指すことのできる最も高いレベルのプログラムを計画し、まず離床を実施し、患者の反応を評価する視点が必要となる。プロトコルのメリットは、スタッフの経験だけに頼った介入ではなく、チームのどのメンバーであっても、その患者の状態において実施すべき離床レベルや内容が明確にわかることである。
離床計画を立案する際には、各施設で定められた離床プロトコルに基づいて行うことを推奨する。各施設のプロトコルを定めるにあたっては、下記の当学会プロトコルを参照されたい。
■ 離床プロトコル(日本離床学会による)
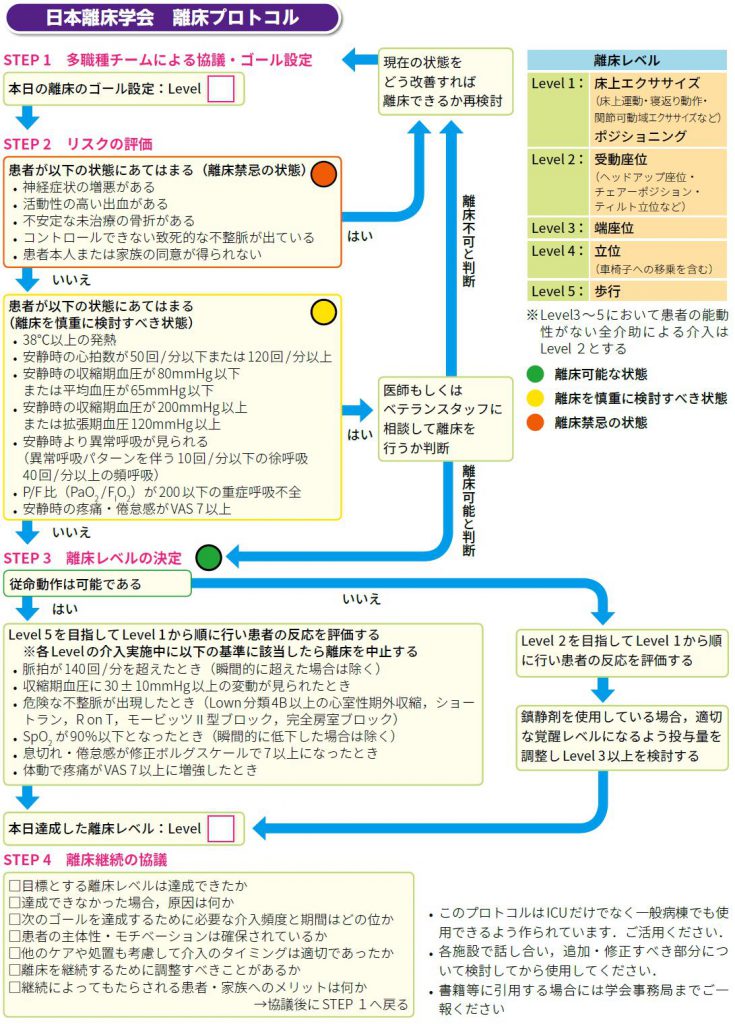
離床プロトコルのダウンロードはこちら
Ⅵ章 離床の実際
Ⅴ章の離床計画に基づき、Ⅵ章では離床時のチェック事項の確認と、離床の実施に関するチェックを行う。離床前には装着機器についてチェックし、作動・接続・固定、アラーム・回路等の長さが十分か、確認することが必要である。次に離床の実施前後で、患者状態のアセスメントを行う。フィジカルアセスメントやバイタルサイン、モニターにおける有害事象はないか、周辺機器への配慮、ポジショニングの確認を行う。
● チェックの方法
Ⅵ-1 離床時の機器チェック
❶ 機器一覧より患者に装着されている機器を選択
❷ 機器の動作や設定、接続・固定について、離床前にチェックする
❸ 問題がなければ離床計画を実施する
離床前に機器のチェックを行う。装着されている機器は原則全てチェックし、問題がないか確認する。6個を超える数の機器がある場合は、チェックシートを複数使用する。
■ 離床に関連する機器のチェック


Ⅵ-2 離床時の患者状態チェック
離床計画にて立案したプログラムにもとづき、離床やその際に行うケアやリハビリ・処置を実施した結果、介入が適切であったか、チェック項目に沿って患者状態を確認することが重要である。
❹ 実施した離床内容にチェックを入れる
❺ 患者状態の変化について、バイタルサインやフィジカルアセスメントを中心に確認を行い、介入が適切な負荷量であったか、安全な介入であったかという観点からチェックする。チェック内容は離床中止基準(既出のプロトコルを参照)に沿って行う。また、介入後はポジショニングを適切に実施し、そのまま終了せず、離床前に実施したアセスメントを、再度実施することが肝要である。


Ⅵ-3 離床計画の達成度の確認
❻ 目標が達成できたか、できなかったかの確認を行う
❼ 達成できた場合は、再度問題点抽出を行い、次の離床レベルにステップアップできるか検討する。
達成できなかった場合は、なぜできなかったのかを、患者要因、システム要因ごとに分析し、対策を考える
❽ 実施した離床・ケア・処置に対して発生した有害事象について確認を行う

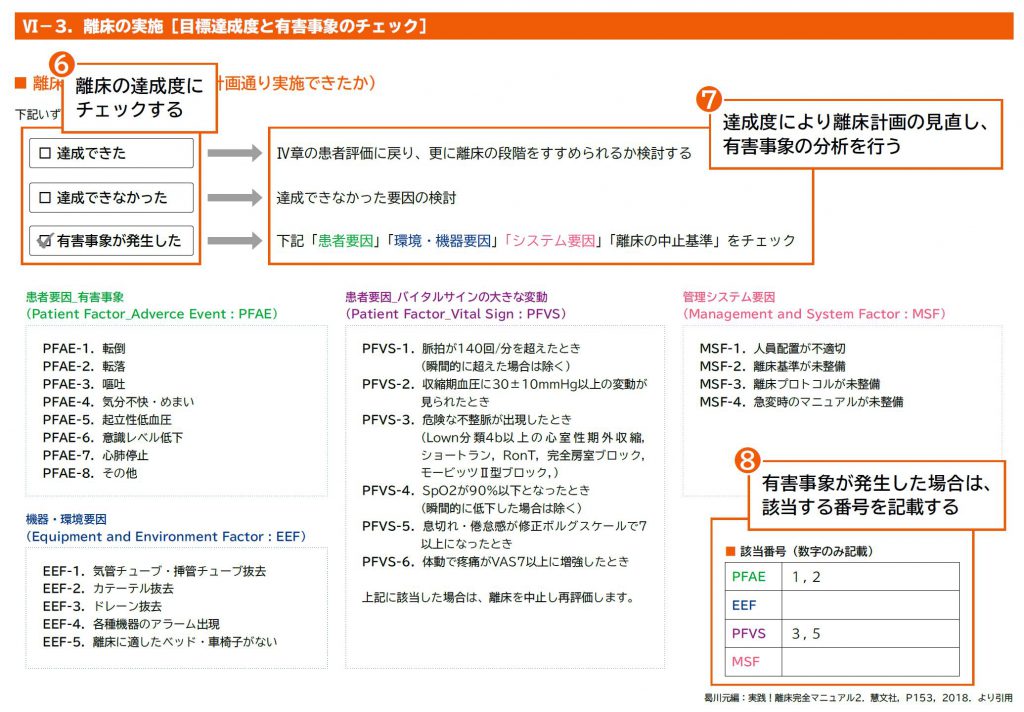
離床時の機器チェック・患者状態チェック・目標達成シートのダウンロードはこちら
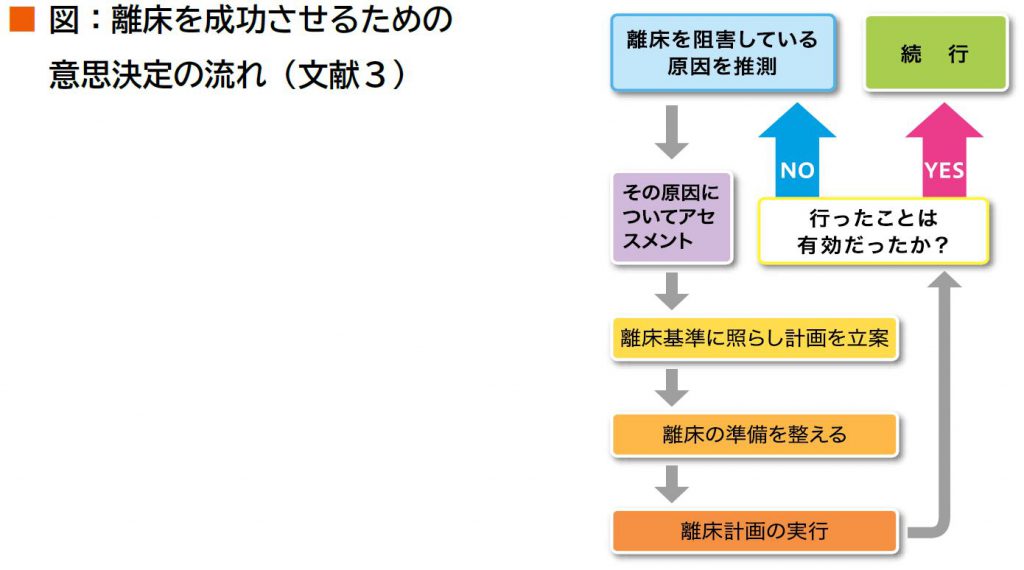
Ⅵ-4 離床の流れと再アセスメントの重要性
図に離床の実施に必要な意識決定のアルゴリズムを示す。離床前の情報収集・アセスメントにより、問題点を抽出する。抽出した問題点を統合し、問題点にもとづき離床計画を立案する。離床実施中には機器と患者状態のチェックを行い、離床介入が安全かつ適切であったか確認する。最も重要なことは、実施しただけで終了せずに、実施後に再アセスメントを行い、効果判定することである。再アセスメントの結果、行ったことが有効と判断されれば、離床介入を続行し、離床段階のステップアップを検討する。一方で、離床介入が有効でないと判断された場合は、離床計画が現状の患者に適切でないと考えられるため、問題点抽出に立ち返り、再度離床計画を立案し直すことが重要である。

ガイドライン製本版 限定500冊 好評発売中!

定価:本体 2,200円(税込)
B5変/214頁
ISBN978-4-86330-227-3 C3047





