


抑制しないケア・リハを行う秘訣を伝授します!
抑制をゼロにするなんて無理!本当にそうでしょうか?しっかりアセスメントして抑制をしないケア・リハビリを実践することで、せん妄の減少やスタッフの精神面への負担軽減を実感できるのです。この講座では、講師が実践する抑制ゼロの超裏技を紹介し、抑制なしでもベッドからの転落も点滴の自己抜去もしない患者さんの安全を守るケア・リハビリを学びます。



【写真のように挿管チューブに手を持っていく患者さんを見かけました。 皆さんはどのように対応しますか?
1.身体抑制をする 2.患者さんの手をつかんで制止する 3.患者さんに口頭で注意をする
<解答・解説> 選択肢のような対応をする前に、 なぜ、患者さんは写真のような危険行動に見える反応をしているのか、 それをアセスメントすることが最も重要と考えます。 危険行動をみたときに、一番に考えることは「痛み」です。
痛みが強いと、人は痛みから逃れるために、 あらゆる逃避行動を行います。 それが、挿管チューブによる痛みであれば、 抜きたいと考えるのは当然です。
例えば、Numerical Rating Scale : NRSを用いた10段階の痛みアセスメントを行い、 4を超える場合には、鎮痛が不十分と判断できるので、 鎮痛コントロールが必要とわかります。 その場合には、やみくもに抑制や制止するのではなく、 鎮痛が不十分であったことを伝え、 コントロールすれば改善する可能性があること、チューブを抜くリスクを しっかりと説明することが重要です。 危険行動を見ると、身体抑制を考えたくなりますが、 その背景にある患者さんの苦痛をアセスメントすることが、 抑制ゼロのケアに近づく一歩だと考えます。 ※画像の被写体はモデルです。
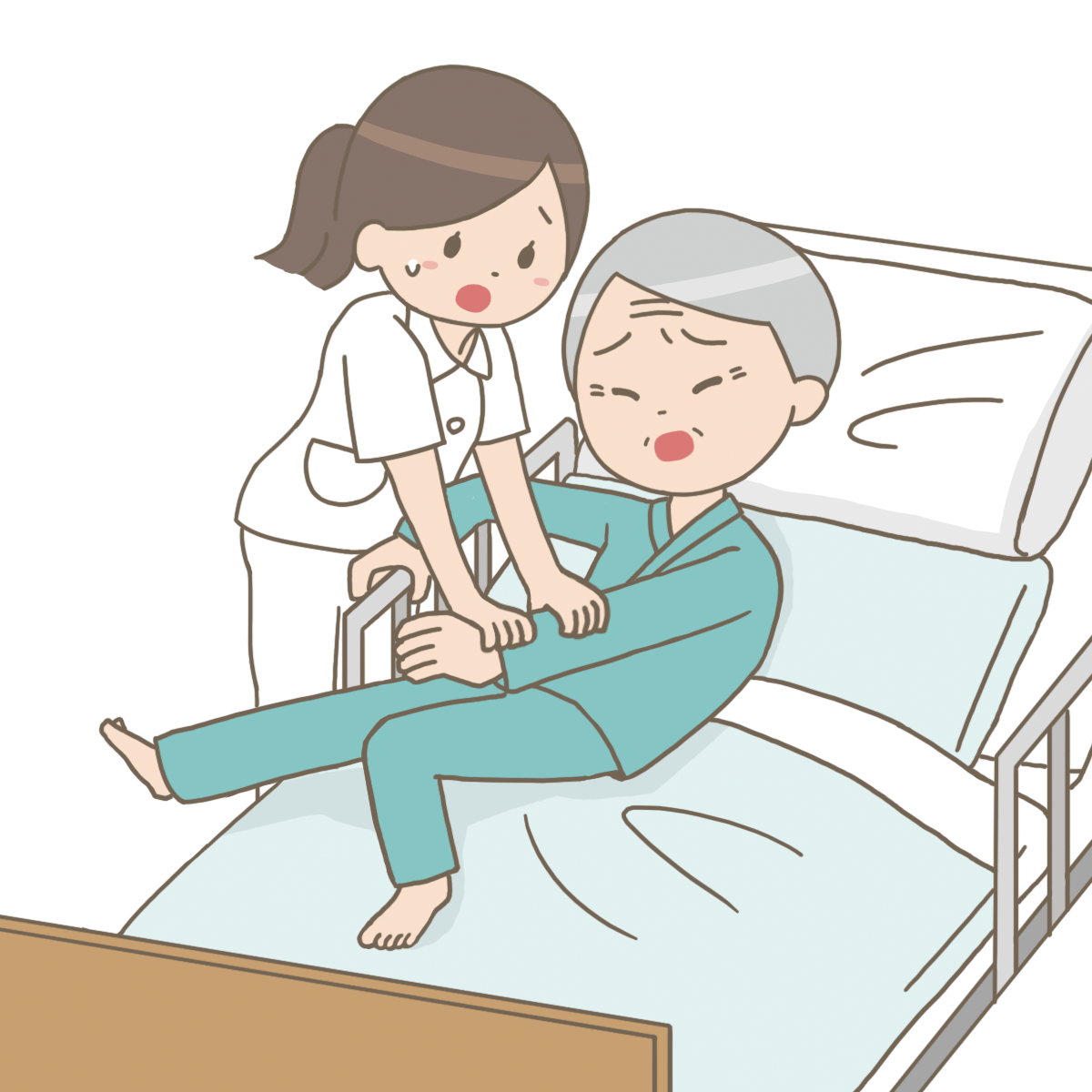
認知症の患者さんが「家に帰る!」と少し興奮状態になっています。
皆さんはどのように対応しますか?
1.身体抑制をする 2.家には帰れないと否定する 3.医師に鎮静できないか相談する
[解答・解説]
1.身体抑制をする 2.家には帰れないと否定する 3.医師に鎮静できないか相談する
いずれの対応も良いとはいえません。
家に帰りたいと興奮している場合は、入院していることを理解できずに、恐怖心や不安感で怒り出している場合が多い。安易に説得するのではなく、不安に感じていることを一つずつアセスメントしながら、会話に共感していく対応がおすすめです。




